Nel 2006 le condizioni di salute permangono buone anche se probabilmente è già iniziato un leggero peggioramento. In famiglia decidiamo di andarcene dal Venezuela e di provare una nuova vita in Italia: principalmente per i nostri figli che si meritano di crescere in un paese che dia sicurezza. Inoltre, di fronte alla mia situazione medica, la disistimata e tanto criticata sanità italiana è comunque l'unica che mi fornisce una garanzia di cure mediche illimitate senza doverci ipotecare casa e figli, per non dire di peggio.
Nel 2006 le condizioni di salute permangono buone anche se probabilmente è già iniziato un leggero peggioramento. In famiglia decidiamo di andarcene dal Venezuela e di provare una nuova vita in Italia: principalmente per i nostri figli che si meritano di crescere in un paese che dia sicurezza. Inoltre, di fronte alla mia situazione medica, la disistimata e tanto criticata sanità italiana è comunque l'unica che mi fornisce una garanzia di cure mediche illimitate senza doverci ipotecare casa e figli, per non dire di peggio.Evoluzione/3 (gli anni della nostra vita)
Posted by : Maurizio Oliveri | martedì 30 marzo 2010 | Published in evoluzione
 Nel 2006 le condizioni di salute permangono buone anche se probabilmente è già iniziato un leggero peggioramento. In famiglia decidiamo di andarcene dal Venezuela e di provare una nuova vita in Italia: principalmente per i nostri figli che si meritano di crescere in un paese che dia sicurezza. Inoltre, di fronte alla mia situazione medica, la disistimata e tanto criticata sanità italiana è comunque l'unica che mi fornisce una garanzia di cure mediche illimitate senza doverci ipotecare casa e figli, per non dire di peggio.
Nel 2006 le condizioni di salute permangono buone anche se probabilmente è già iniziato un leggero peggioramento. In famiglia decidiamo di andarcene dal Venezuela e di provare una nuova vita in Italia: principalmente per i nostri figli che si meritano di crescere in un paese che dia sicurezza. Inoltre, di fronte alla mia situazione medica, la disistimata e tanto criticata sanità italiana è comunque l'unica che mi fornisce una garanzia di cure mediche illimitate senza doverci ipotecare casa e figli, per non dire di peggio.Com'è organizzata la lista trapianti?
Posted by : Maurizio Oliveri | sabato 27 marzo 2010 | Published in anticipo, attesa, cuore, fegato, hla, lista d'attesa, nitp, nord italia, organi, pancreas, polmone, reni, status 1, status 2A, status 2B, status 3, status lista, trapianto
Fase 1/ Iscrizione alla lista
Sono iscritto ad una lista di attesa che comprende una buona parte dei casi nel Nord Italia. Il programma si chiama NITp ovvero Nord Italia Transplant program. Qui vi confluiscono le domande e "offerte" di organi dalla Liguria, Lombardia, Veneto, Provincia Autonoma di Trento, Friuli e Marche.
E' una sorta di banca dati che mantiene una lista di tutti i pazienti in attesa di ricevere rene, pancreas, fegato, cuore, polmone ed intestino. In questa lista compaiono i pazienti, ognuno con le sue informazioni mediche, anagrafiche, e ovviamente l'ospedale presso cui intendono fare l'intervento (l'ospedale che ne segue il decorso).
Tra le informazioni mediche, fondamentali sono quelle atte a confrontare la compatibilità di un potenziale donatore con il ricevente. Queste informazioni comprendono: identità di gruppo sanguigno (A-B-0), compatibilità di taglia/peso, compatibilità come fascia di età (adolescenti, adulti, anziani), compatibilità immunologica (HLA, human leukocyte antigen).
Inoltre un aspetto fondamentale è la gravità del paziente in attesa: la sua aspettativa di vita, il rischio di danneggiare altri organi, ecc. In tal senso, il NITp riconosce 4 diversi stati:
- Stato 1: candidati nei quali si ritiene estremamente urgente la necessità del trapianto, perché il candidato dipende da supporti di durata limitata o sono presenti problemi specifici che possono aggravare il quadro in tempi molto brevi;
- Stato 2A: candidati nei quali sono necessari farmaci in vena per il mantenimento del compenso, oppure portatori di sistemi di assistenza meccanica al circolo senza complicanze, oppure in condizioni di iperimmunizzazione (portatori di anticorpi che rendono meno probabile il reperimento di un donatore compatibile).
- Stato 2B: candidati che non rientrano nelle condizioni precedentemente descritte.
- Stato 3: candidati sospesi dalla lista d’attesa; la sospensione può essere temporanea (ad es. pazienti con complicanze intercorrenti, guaribili, che rendono non opportuno perché particolarmente rischioso il trapianto) oppure definitiva (ad es. pazienti che sviluppano nel tempo controindicazioni al trapianto).
L’allocazione degli organi in condizioni di anticipo si basa su accordi di “gentleman agreement” tra i Centri trapianto nazionali. In caso di richiesta di anticipo per un paziente in condizioni critiche, al momento di una donazione l’organo può essere ceduto per l’anticipo, a discrezione del Centro trapianti di appartenenza. L’organo dovrà poi essere restituito.
In una prima versione dell'articolo avevo scritto circa l'importanza assoluta dei fattori di compatibilità tra il donatore e il ricevente. Purtroppo, fatti due conti, e vista la quantità veramente ridotta di organi a disposizione, mi sono ricreduto e ho ridimensionato abbastanza le aspettative in questo senso. Credo che il cuore di un donatore venga assegnato a un ricevente che presenta il maggior numero di questi fattori, similitudini o uguaglianze:
- gruppo sanguigno (AB0)
- dimensioni
- gravità
- condiizioni generali di entrambi
CASO 1: donatore uomo 62 anni, peso corporeo 90kg., coronarie in condizioni discrete ma non ottime
- come prima cosa, verrà cercato un ricevente in condizioni gravi/gravissime (classe 1, aspettativa di vita senza trapianto < 30 giorni), stesso gruppo AB0, peso compatibile, qualsiasi età. Se non viene trovato nessun match, alternativa:
- ricevente in condizioni medio gravi (classi 2A o anche 2B) di età avanzata (>55 anni), stesso gruppo AB0, peso compatibile. Se non viene trovato nessun match, alternativa:
- stesse condizioni delle precedenti, ma estendendo la compatibilità AB0 (ovvero, per esempio, donatore 0+ ricevente B+).
in questo caso il problema è rappresentato dal peso della donna (leggera, probabilmente il cuore sarà piccolo e non sarà in grado di sostenere un paziente uomo di 80kg.). Per cui la ricerca andrà così fatta
- come prima cosa, verrà cercato un ricevente nella stessa fascia di età, simile peso corporeo (probabilmente donna), stesso gruppo AB0. In alternativa,
- un ricevente anche di fascia di età maggiore, purchè di stazza simile e stesso gruppo AB0. In alternativa,
- la ricerca probabilmente verrà estesa al primo e secondo caso ma allargando alla compatibilità di gruppo AB0 (non più lo stesso, ma tutti quelli compatibili con quello del donatore).
Fase 2/ Attesa
C'è poco da dire: ovviamente si deve essere reperibili 24 ore su 24, tramite cellulare, numero di casa, ecc. ed attendere con pazienza di essere chiamati.
Ovviamente i pazienti in lista sono soggetti a un "follow-up" ovvero a controlli di routine (per me, ad esempio ogni 6 settimane), onde valutare possibili peggioramenti (anche miglioramenti) e quindi possibili passaggi da una classe di urgenza ad un'altra.
Fase 3/ Chiamata
In funzione della gravità, e quindi della posizione nella scala di urgenza (1, 2A, 2B, 3), oltre ai fattori che ho segnalato in precedenza (taglia, età, compatibilità, ecc.) ogni qualvolta viene trovato da un ospedale un potenziale donatore (di uno o più organi), questa informazione viene immediatamente passata al NITp che trova (immagino venga fatto tramite un software apposito) i migliori "match" di ricevente/donatore.
Il migliore ricevente viene allora contattato (mi sembra di capire che per sicurezza ne contattino simultaneamente più di uno tra quelli migliori) e gli viene richiesto di presentarsi urgentemente presso il proprio ospedale.
Nel frattempo, l'ospedale che ha il donatore deve chiedere l'autorizzazione ai parenti (in caso di paziente cerebroleso - coma - ecc.) a donare uno o più organi. Se i parenti si oppongono, si ferma tutto.
Contemporaneamente, l'ospedale esegue i test necessari a garantire la salute del paziente donatore e quindi degli organi che verranno espiantati. Se si scopre una malattia che possa causare problemi al ricevente (HIV, tumori, ecc.) viene annullata la procedura.
Se invece tutto procede positivamente, ovvero:
- i parenti del donatore danno il consenso
- il donatore è una persona sana e gli organi da donare sono sani
- il ricevente arriva in ospedale in tempo utile
- l'organo arrivano in ospedale in tempo utile
Tutti i testi sono da intendere SE&O
Evoluzione/2 (gli anni della nostra vita)
Posted by : Maurizio Oliveri | venerdì 26 marzo 2010 | Published in evoluzione
Gli effetti del risincronizzatore si fanno sentire!! Grande miglioramento della qualità di vita.
Follow me on http://cornovum.blogspot.com/
Altro intervento su YouTube
Posted by : Maurizio Oliveri | giovedì 25 marzo 2010 | Published in
Evoluzione/1 (gli anni della nostra vita)
Posted by : Maurizio Oliveri | | Published in ace inibitori, anticoagulanti, betabloccanti, cardiomiopatia, coumadin, crt-d, digitale, digitalici, diuretici, embolia, evoluzione, ictus, risincronizzatore
 Caracas, Venezuela, 2001.
Caracas, Venezuela, 2001.E' stato un anno determinante per la scoperta della malattia. Durante una lunga vacanza in Europa con mia moglie, è iniziato un fenomeno di scompenso cardiaco (accumulo di liquidi, affaticamento, e posteriormente, tosse, febbre, ecc.). Di ritorno dalla vacanza e ricoverato d'urgenza il giorno dopo, mi vengono fatte delle analisi cardiologiche che evidenziano una cardiomiopatia dilatativa con severo scompenso cardiaco. Vengo "ripulito" con dosi massicce di diuretici IV (intravenosi) ed altri farmaci. Contemporaneamente, inizio la classica terapia in atto per questa malattia, ovvero diuretici, ACE inibitori, betabloccanti e digitale.
 Nel dicembre 2002, la situazione precipita e vengo colpito da una embolia (ictus cardioembolico) che intasa un'arteria del cervello. Bruttissimo episodio, resto paralizzato nella metà sinistra del corpo; per fortuna dopo meno di 24 ore i medici riescono a ristabilire il flusso sanguigno senza causare danni cerebrali (...evidenti almeno...). Da quel momento viene inserito un anticoagulante nella terapia (Coumadin) che tuttora prendo.
Nel dicembre 2002, la situazione precipita e vengo colpito da una embolia (ictus cardioembolico) che intasa un'arteria del cervello. Bruttissimo episodio, resto paralizzato nella metà sinistra del corpo; per fortuna dopo meno di 24 ore i medici riescono a ristabilire il flusso sanguigno senza causare danni cerebrali (...evidenti almeno...). Da quel momento viene inserito un anticoagulante nella terapia (Coumadin) che tuttora prendo. Aprile 2003, nasce Matteo, il nostro primo figlio. Il carico fisico ed emotivo mi fanno sentire ancora di più il peggioramento della malattia.
 Ottobre 2003, in Italia, dopo un'attenta valutazione, mi viene proposto di impiantare un risincronizzatore biventricolare (ne parlo in un altro post). L'intervento risulta piuttosto complesso e lungo (8 ore) in quanto il catetere che dev'essere posto nel ventricolo sinistro non è di facile introduzione. Questo intervento viene fatto in anestesia locale, paziente sveglio e vigile (anche preoccupato e annoiato e dolorante!).
Ottobre 2003, in Italia, dopo un'attenta valutazione, mi viene proposto di impiantare un risincronizzatore biventricolare (ne parlo in un altro post). L'intervento risulta piuttosto complesso e lungo (8 ore) in quanto il catetere che dev'essere posto nel ventricolo sinistro non è di facile introduzione. Questo intervento viene fatto in anestesia locale, paziente sveglio e vigile (anche preoccupato e annoiato e dolorante!).Follow me on http://cornovum.blogspot.com/
A cinque giorni dall'inizio dell'attesa
Posted by : Maurizio Oliveri | lunedì 22 marzo 2010 | Published in
e meno male, penso! Se potessi forzarli, li accorcerei o li allungherei? Accorciarli significa andare incontro al rischio, all'incertezza. Allungarli significa protrarre una sofferenza fisica e questo stato di apprensione/incertezza riguardo a quella che potrebbe essere la tua nuova vita... oppure il nulla.
Lo psicologo mi consiglia di vivere questi giorni guardando avanti, pensando che la strada che sto percorrendo insieme alla mia famiglia è quella giusta, che quello che si doveva fare è stato fatto, e che ora non resta che aspettare con pazienza, e pensare ad una vita nuova.
Poi leggo nel blog di Paul Cardall -un ragazzo poco più giovane di me che è passato da un'esperienza più complessa della mia e che ha avuto qualche mese fa un cuore nuovo con ottimi risultati-:
Non vivere la vita cercando la felicità nel futuro. Piuttosto, vivi oggi! Festeggia tutto ciò che hai, la famiglia e gli amici. Le cose materiali sono inutili. Dedica tempo e amore alla tua famiglia. Hai pensato di pregare? Hai più fatto sorridere qualcuno? Hai più detto "ti amo"?
Mi riesce difficile, sarebbe come ammettere che la mia vita sarà più corta e che devo aprofittare OGGI di quello che forse non potrà più fare DOMANI! Non è come mollare tutto e perdere la speranza?
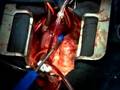
Intervento di trapianto cardiaco su YouTube
Posted by : Maurizio Oliveri | domenica 21 marzo 2010 | Published in cuore, intervento, trapianto, video
http://www.youtube.com/watch?gl=US&v=cOBWMITf3co. E' un intervista fatta alla èquipe di medici dell'ospedale Montefiore-Einstein a NY, negli USA. Qui si mostra in modo chiaro e dettagliato come avviene un intervento di trapianto cardiaco. E' molto interessante e lo consiglio a chi volesse saperne un po' di più.
Il mio CRT-D
Posted by : Maurizio Oliveri | venerdì 19 marzo 2010 | Published in crt-d, defibrillatore, pacemaker, risincronizzatore
Nel lontano 2003, la mia cardiomiopatia dilatativa era abbastanza malandata. Avevo subito un peggioramento importante nell'ultimo anno. Ventricolo sinistro >70 mm. di diametro telediastolico, FE approssimativa del 20%.
Il mio primo figlio aveva 6 mesi di vita, ricordo che non riuscivo praticamente a caricarlo e tenerlo in braccio. Il sintoma principale era la mancanza di fiato o dispnea per affaticamento, ma anche a riposo a letto (la cosiddetta ortopnea).
Venni accompagnato a Bergamo, presso gli Ospedali Riuniti, per un incontro con il Dott. Paolo Ferrazzi, un'eminenza nei trapianti cardiaci in Italia. Dopo l'incontro, il Prof. Ferrazzi decise con il mio cardiologo Dott. Bellotti che un tentativo prima di andare definitivamente in lista d'attesa per un trapianto, poteva farsi impiantando un risincronizzatore biventricolare.
Il risincronizzatore biventricolare (CRT-D) è un apparecchio molto evoluto, che munito di 3 cateteri introdotti e fissati alle pareti del cuore, consente di svolgere una serie di attività di monitoraggio e controllo del ritmo cardiaco. In particolare:
- pacemaker, ovvero genera un ritmo basale (a riposo) che sostituisce e prevalica quello naturale cardiaco prodotto nel nodo seno-atriale
- defibrillatore (la D della sigla), ovvero tramite dei condensatori periodicamente ricaricati, è in grado di generare diversi tipi di scossa, che "resettano" il cuore quando esiste una tachicardia o aritmia.
- risincronizzatore (CRT, cardiac resinchronization terapy), ovvero inviando corrente ai due lati del cuore (sinistro e destro) permette di sincronizzare i battiti massimizzando l'effetto pompa e quindi la gittata cardiaca.
 Vado molto orgoglioso di questa immagine a sinistra: è la scansione di una mia radiografia del torace eseguita pochi mesi fa; interessante vedere il dispositivo e relativi cateteri. Consiglio di cliccarla per vederla bene.
Vado molto orgoglioso di questa immagine a sinistra: è la scansione di una mia radiografia del torace eseguita pochi mesi fa; interessante vedere il dispositivo e relativi cateteri. Consiglio di cliccarla per vederla bene. Il mio CRT-D è una versione precedente dell'attuale Contak Renewal 3 RF. Quello attuale mi è stato impiantato nel 2005, giacchè quello originale del 2003 è stato ritirato dalla casa produttrice in quanto modello ritenuto potenzialmente soggetto ad un difetto di infiltrazione di liquidi con conseguente malfunzionamento della funzione di defibrillazione.
- diminuzione del senso di dispnea e ortopnea, affaticamento, ecc. già sin dal giorno stesso dell'intervento.
- miglioramento costante dei parametri emodinamici, frazione di eiezione, e rimodellamento del cuore, durante i primi 10-12 mesi dall'impianto. FE aumentata da 20% a 40%. VO2 max (prova da sforzo) aumentata da 9 lt. a 21 lt.
Mi risulta che l'impianto di questi dispositivi fosse ancora una pratica messa poco in atto all'inizio del secolo, mentre oggi fa parte del protocollo standard di trattamento di cardiomiopatie oltre una certa gravità.
Terapia standard nella cardiomiopatia dilatativa
Posted by : Maurizio Oliveri | | Published in ace inibitori, anticoagulanti, betabloccanti, digitalici, diuretici, farmaci, terapia
- DIURETICI: Furosemide (Lasix) e Spironolattone (Aldactone)
- BETABLOCCANTI: Carvedilolo (Dilatrend) o Bisoprololo (Sequacor)
- ACE-INIBITORI: Enalapril (Naprilene o Enapren)
- DIGITALICI: Digossina (Lanoxin o Eudigox)
- (eventualmente) ANTICOAGULANTI: Warfarin (Coumadin)
- Lasix: 125mg mattina + 50mg pomeriggio
- Aldactone: 25mg giorni alterni
- Coumading: 7.5mg die (adeguando per mantenere INR intorno a 2.5)
- Eudigox: 0.100mg die (mattina)
- Sequacor: 7.5mg die (mattina)
- Naprilene: 5mg mattina + 10mg pomeriggio
Prima esperienza al Niguarda
Posted by : Maurizio Oliveri | | Published in 6 minuti, cateterismo, cuore, de gasperis, gastroscopia, niguarda, ricovero, screening, trapianto
Dopo aver completato gli esami, il cosiddetto "screening" per essere inserito in lista trapianti, ed aver ottenuto dei buoni risultati sulla valutazione complessiva del mio stato di salute, sono stato dimesso e sono tornato a casa a Genova.
Sono stato ricoverato il giorno 10/03/10 nel pomeriggio. Sono arrivato in condizioni non troppo felici in quanto lontano già un mese dall'ultimo ricovero e quindi, "privo di carburante". Ero a caccia di inotropi (in particolare levosimendan!). Sono stato ammesso, mi è stata fatta l'anamnesi ma tutti i "lavori" sono partiti la mattina successiva.
Il programma più o meno è stato questo:
GIOVEDI 11 MARZO
- rx torace
- intervento di cateterismo destro (Swan-Ganz)
- prelievi di sangue, saliva, muco, orina, feci per i vari test infettivologici
- raccolta delle urine nelle 24 ore
- test dei 6 minuti (sigla 6MW = six minutes walking test)
- ecocardiografia
- iniziata infusione di levosimendan a 17 ml/h (29 ore per 500 ml)
- prosecuzione dell'infusione sino a domenica sera
- riposo
- panoramica dentale
- gastroscopia
- ecografia addominale
- dimissioni
L'inizio dell'attesa
Posted by : Maurizio Oliveri | mercoledì 17 marzo 2010 | Published in # la mia malattia, cuore, lista, lista d'attesa, nitp, trapianto